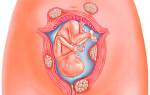
Беременность — это одно из самых прекрасных и одновременно сложных состояний женщины. В период ожидания малыша организм будущей мамы работает в режиме повышенной нагрузки и претерпевает сильные гормональные изменения. Иммунная система становится более уязвимой к грибковой инфекции, которая вызывает дисбаланс микрофлоры, поэтому молочница при беременности это очень частое и распространенное явление.
Во время беременности организм становится уязвим к инфекциям
По данным статистики эта бесцеремонная неприятная гостья без спросу приходит к каждой третьей беременной женщине. Иногда молочница во время беременности совершенно не беспокоит будущую маму, и о своем заболевании она узнает только по результатам плановых анализов. Но такое бывает редко, в основном вагинальный кандидоз при беременности вызывает сильный психологический и физиологический дискомфорт. Признаки молочницы трудно спутать, с чем-либо другим, в первую очередь — это ярко выраженный зуд, сухость и покраснение слизистых оболочек и вульвы и творожистые выделения белесого цвета.
Что такое молочница
Молочница (кандидозный кольпит, вагинальный кандидоз) — воспалительный процесс слизистых оболочек организма, спровоцированный ростом грибов рода Candida. В 70% случаев молочница локализуется на половых органах. Заболевание редко развивается у людей старше 45 лет.
Малое количество возбудителя в норме присутствует на слизистых стенках ротовой полости, кишечника, половых органов, формируя нормальную микрофлору организма. Однако при снижении иммунитета, неправильном питании, прочих неблагоприятных факторов колонии грибов начинают быстро размножаться; в результате развивается молочница. Благодаря анатомическим особенностям мужская молочница развивается редко. В 15 % случаев у мужчин молочница проходит без лечения.
При отсутствии правильной диагностики и лечения формируется хроническая молочница с частыми обострениями. В 15% случаев молочница половых органов сочетается с кандидозом кожи, полости рта, пищевода, желудка, кишечника (системный кандидоз). При системном кандидозе заболевание в нескольких процентах случаев осложняется прободением язвы желудка и кровотечением. При попадании грибков в кровь, развивается кандидозный сепсис — болезнь поражает жизненно важные органы.
Каждая третья женщина страдает молочницей при беременности. Причина — физиологическое угнетение иммунитета и изменение кислотности влагалища из-за увеличения уровня прогестерона. Как следствие — ускоренное размножение грибка.

Особенности медикаментозной терапии
Молочница во втором триместре, в отличие от первого, может быть пролечена с помощью более действенных медикаментозных средств. Период, требующий соблюдения осторожности, уже миновал. Несмотря на это многие специалисты по-прежнему не рекомендуют принимать препараты перорально. Для борьбы с кандидозом используются преимущественно лекарственные средства, предназначенные для местного нанесения. Только в тяжелых случаях могут быть назначены таблетки и капсулы для приема внутрь. При этом врач в обязательном порядке учитывает предполагаемую пользу для матери и риски для плода.
При молочнице при беременности (2 триместр) лечение направлено на:
- угнетение дрожжеподобной микрофлоры;
- восстановления естественного уровня pH влагалища;
- устранение причины развития и симптоматики заболевания.
Лечить беременность следует только с помощью тех препаратов, которые назначил врач. Не следует слушать советы подруг или выискивать информацию в сети, чтобы назначить3 себе «самый лучший» препарат. Если проводить лечение самостоятельно, то существуют большие риски развития опасных осложнений как для матери, так и для ребенка. Даже безобидные медикаментозные препараты могут стать причиной серьезных последствий, с которыми будет сложно справиться даже опытному врачу.

Причины молочницы
Главная причина молочницы — активация роста грибковой (микозной, кандидозной) флоры вследствие разнообразных причин:
- воспалительные заболевания и инфекции (хламидиоз, гонорея, уреаплазма, аднексит, пр.) органов малого таза;
- анемии любого происхождения;
- онкологические заболевания;
- половые связи с людьми, страдающими кандидозом;
- прием гормональных препаратов;
- сахарный диабет;
- дисбактериоз, колит;
- кандидоз кожи, кишечника;
- запоры; понос;
- некачественная личная гигиена;
- прием антибиотиков;
- ожирение;
- угнетенный иммунитет, частые ОРВИ, в том числе грипп;
- плохое питание, наркомания;
- гормональный дисбаланс;
- частые переохлаждения;
- прием оральных контрацептивов.
Специалисты утрерждают, что главный провоцирующий фактор молочницы у мужчин – иммунодефицит, вызванный стрессом и эмоциональными проблемами, а также гиповитаминоз.

Почему возникает заболевание?
Снижение иммунитета
Иммунная система – своего рода броня, защищающая человеческий организм от агрессии болезнетворных вирусов, бактерий, то есть от развития самых разнообразных болезней. И если эта защита ослабевает, мы становимся весьма уязвимы. Не является исключением и репродуктивная система. Снижение общего или местного иммунитета может стать причиной того, что начинает происходить патологическое размножение грибковой инфекции. Нередко рецидив кандидоза происходит на фоне течения какого-либо заболевания.
Регулярное ослабление защитных сил наблюдается в женском организме в разные фазы цикла. В частности, во время менструального кровотечения, а также незадолго до и сразу после месячных.
Нарушение баланса микрофлоры
Нарушение баланса флоры влагалища – частый провокатор кандидоза. Произойти подобная неприятность может по разным причинам. Одной из основных является прохождение курса антибиотикотерапии. К сожалению, далеко не для всех очевидно, что такое серьезное лечение должно сопровождаться приемом препаратов, содержащих лакто- и бифидобактерии.
Гормональные причины
Очень часто развитие кандидоза происходит на фоне гормональных изменений. Нередко это происходит накануне менструации, когда гормональные перемены объединяются с некоторым ослаблением иммунитета.
Еще одним источником проблемы может стать прием оральных контрацептивов. В индивидуальных случаях вполне возможно возникновение подобного побочного эффекта от их использования.
Неудобное синтетическое белье
Некомфортное белье, изготовленное из синтетической ткани, способно также спровоцировать размножение злополучного грибка. Особенно это актуально, если у женщины наблюдается склонность к рецидивам этого заболевания.
Сахарный диабет
Серьезные эндокринные нарушения часто приводят к развитию молочницы. Происходит это в силу повышения концентрации сахара в вагинальном секрете и снижения уровня кислотности. Все это в совокупности создает благоприятные условия для размножения возбудителя кандидоза.
Нарушение правил гигиены
Здесь одинаковый вред может нанести как недостаточная гигиена, так и избыточная. В обоих случаях происходит нарушение баланса микрофлоры влагалища (избыток патогенных микроорганизмов и недостаток полезных). А любой дисбаланс – это провокатор развития болезней.
Диагностика молочницы
Для установления диагноза недостаточно наличия симптомов заболевания и внешнего осмотра. Врачи (гинекологи, урологи, семейные врачи) назначают микроскопическое исследования мазка из влагалища (с полового члена) и уретры.
Чтобы определить тип грибка и чувствительность к противогрибковым препаратам, назначают бактериальный посев мазка. Кроме того используют люминесцентную микроскопию, методы иммунофлюоресценции.
При повторяющейся молочнице врачи назначают дополнительные анализы и иследования: уровень глюкозы в крови, анализ мочи, копрограмму, УЗИ органов брюшной полости, фиброгастроскопию, УЗИ мочевого пузыря, почек и пр.
Осложнения молочницы
Без лечения формируется хроническая молочница, которая поражает кишечник, внутренние органы. Как уже говорили, случаются прободение язвы желудка, желудочно-кишечные кровотечения и другие опасные осложнения:
- воспаление органов малого таза; нарушения менструального цикла;
- спаечный процесс в маточных трубах;
- бесплодие;
- воспаление мочеполовых органов (цистит, пиелонефрит, аднексит, уретрит и пр.);
- кандидозный сепсис;
- стресс, депрессия.
Лечение молочницы
Медикаментозная терапия назначается после выявления возбудителя болезни. Поскольку возбудителей насчитывается до 10, важно диагностировать свежую флору. Поэтому врачи не рекомендуют начинать лечение самостоятельно в домашних условиях. Для лечения применяют противоспалительные и противогрибковые препараты в виде внутривагинальных кремов и свечей (Клотримазол, Изоконазол, Миконазол, Натамицин). Помимо местных средств назначают системные противогрибковые препараты (Флуконазол, Интраконазол). Также назначают иммуностимуляторы и витамины.
В типичных случаях лечение не превышает месяца. При наличии сопутствующих заболеваний лечение растягивается на 2-4 месяца. При беременности используют только местное лечение — кремы и свечи.
Как увеличить эффективность лечения
Лекарственные препараты, назначаемые в период беременности, обладают для организма женщины щадящим воздействием. В некоторых случаях эффективности медикаментов бывает недостаточно для того, чтобы полностью уничтожить патогенную микрофлору. Для того чтобы увеличить эффективность медикаментозной терапии рекомендуется соблюдать следующие правила:
- обеспечить полный половой покой;
- исключить стрессовые нагрузки;
- отказаться от физических нагрузок.
В обязательном порядке нужно скорректировать питание. Из рациона следует убрать продукты, содержащие легкоусвояемые углеводы. В ежедневное меню рекомендуется включить кисломолочную продукцию, свежие овощи и фрукты.
Повысить эффективность лечения молочницы при беременности (2 триместр) можно с помощью комплексного подхода. Для этого рекомендуется использовать средства нетрадиционной медицины
Вопросы пациентов
Молочница и муж
Здравствуйте! Я беременна, 23 недели. У меня появилась молочница, прохожу лечение Неотризолом. Скажите, пожалуйста, мне же и мужу надо что-то дать? Ведь он может вполне носить на себе ее. Слишала,что можно Флуконазол капсулу. Еще есть дома мазь Клотримазол. Можно ли их комбинировать и актуально ли это?
Такое неприятное явление, как молочница при беременности, проявляется у многих женщин в период вынашивания ребенка. Отличить симптомы молочницы при беременности легко, но обязательно нужно показаться специалисту, чтобы избежать осложнений. Лечение у беременных женщин нужно проводить незамедлительно.
Методы борьбы с молочницей
Во время вынашивания ребенка, к медикаментозной терапии нужно относиться с большой осторожностью. В первом триместре у плода формируются все жизненоважные органы. Многие препараты, используемые при лечении инфекции, противопоказаны беременным женщинам, особенно на ранних сроках.
При обнаружении любых симптомов, не делайте преждевременные выводы, и самостоятельно не назначайте себе лечение.
Поставить верный диагноз и расписать лечение, может только гинеколог, после осмотра и получения результатов анализа.
Не занимайтесь самолечением. Это может навредить вам и будущему малышу или упустить возможное наличие серьезного заболевания.
К тому же курс терапии необходимо пройти обоим будущим родителям.
Среди лекарственных препаратов, хорошо зарекомендовали себя противогрибковые средства: Нистатин, Пимафуцин, Залаине, а также Клотримазол.
Препараты Нистатин, Пимафуцин, Залаине считаются нетоксичными и абсолютно безвредны в период вынашивания ребенка и назначаются даже новорожденным. Единственный недостаток – это длительность лечения.
Клотримазол – эффективен при запущенном процессе, однако имеет много побочных эффектов. Не рекомендуется применение в первой половине беременности.
Категорически противопоказанны при беременности Леворин, Дифлюкан, Низорал, Флуконазол, Люканазол. Они могут причинить непоправимый вред маме и будущему малышу.
Народные средства
В арсенале народной медицины, существует множество вариантов излечения от молочницы. Это и ванночки с добавлением настойки ромашки, крапивы, календулы, которые являются противовоспалительными. И подмывания антисептическими растворами йода и соды. Но стоит отметить, что эти способы мало эффективны и дают только временный результат, и могут привести к осложнению заболевания.
Спринцевания же категорически противопоказаны будущим мамам, так как могут спровоцировать преждевременное прерывание беременности.
Народные средства могут быть использованы, только в комплексе с медикаментозным лечением, и только после рекомендации врача.
Как выглядит молочница при беременности фото
Во время беременности организм женщины подвергается атаке множества инфекций. Когда наступает молочница при беременности (см. фото 2), симптомы могут напоминать иную инфекцию. Первоочередно, во влагалище появляется зуд, затем вагинальный кандидоз вызывает жжение, которое усиливается в тепле. Мочеиспускание, половой акт, синтетическое белье многократно усиливают дискомфорт.
Симптомы молочницы у беременных женщин невозможно представить без творожистых выделений, густых и белых. Иногда выделения имеют незначительные различия. Заболевание при беременности вызывает гиперемию, отек полового органа. При подмывании наружных органов ощущается боль, в особенности при контакте с мылом. Молочница во время беременности (фото в гал.) отличается кисловатым запахом выделений. Кольпоскопия выявляет выраженный сосудистый рисунок. Симптомы при этом могут дополняться в зависимости от сопутствующего заболевания.
Особенности терапии: препараты и средства
В период беременности для возникновения или рецидива молочницы создаются идеальные условия. Организм женщины работает на сохранение плода, но часто против нее самой. Активации грибка способствуют следующие факторы.
- Эстроген. Наряду с прогестероном в период вынашивания ребенка отмечается повышение концентрации эстрогенов. Это приводит к повышенному накоплению гликогена в эпителии влагалища. Глюкоза должна послужить питательной средой для лактобацилл, выполняющих защитную роль. Но и грибок тоже питается за счет переработки гликогена.
- Иммунитет. Естественное снижение защитных сил организма необходимо для вынашивания ребенка, который на 50% является генетически чужеродным для материнского организма. Но угнетение иммунитета приводит к активации скрытой инфекции.
- Среда влагалища. Усиленный приток крови к половым органам приводит к повышению температуры. Также у беременных может увеличиваться количество вагинальных выделений. Теплая и влажная среда — идеальна для развития грибка.
У небеременных женщин репродуктивного возраста симптомы молочницы ярко выражены, доставляют беспокойство и дискомфорт. У беременных же болезнь обычно протекает стерто, но с частыми рецидивами.
В зависимости от реактивности организма молочница может протекать в нескольких клинических формах.
- Носительство. До беременности это состояние рассматривается как вариант нормы, но только при отсутствии симптомов и выявлении в мазке не более 104 КОЕ/мл грибов. При этом основная флора должна быть представлена лактобациллами, признаков воспаления нет. Но такой анализ на ранних сроках гестации должен стать поводом для повышенного внимания.
- Кандидозный вульвовагинит. Болезнь характеризуется выраженной клинической картиной. В мазке обнаруживается более 104 КОЕ/мл кандид, лактобацилл — в норме (более 106 КОЕ/мл), другая флора не выявляется.
- Молочница и бактериальный вагинит. Болезнь вызывает сочетанная инфекция — грибок и условно-патогенная флора. Такая форма чаще всего наблюдается во время беременности: снижение иммунитета способствует размножению не только грибка, но и факультативной флоры.
Иногда молочница сочетается с бактериальным вагинозом. Микроорганизмы создают на поверхности слизистой оболочки влагалища особую пленку, которая защищает их от действия антибактериальных средств.
По характеру течения выделяют три формы молочницы.
- Острая. Заболевание возникает однократно, продолжительность болезни не превышает двух месяцев.
- Хроническая рецидивирующая. Наблюдается более четырех случаев обострения молочницы в год, несмотря на лечение.
- Персистирующая. Женщину беспокоят постоянные симптомы молочницы, периоды улучшения наблюдаются только при использовании противогрибковых препаратов.
Симптомы
Главным признаком молочницы являются выделения. Они могут быть творожистыми, молочными или сливкообразными. Количество изменяется от умеренного до обильного. Бели обычно имеют кисловатый запах.
Зуд и жжение у беременных могут отсутствовать или быть незначительными. Иногда женщины не придают им значения. Симптомы могут усиливаться после полового акта или гигиенических процедур. Выраженное поражение влагалища сопровождается диспареунией. Иногда в процесс вовлекается уретра, появляется боль при мочеиспускании.
Для успешного размножения дрожжевых грибков необходим питательный субстрат — глюкоза. При его достаточном количестве они могут синтезировать остальные необходимые вещества и поддерживать оптимальное для себя состояние среды.
Увеличение концентрации глюкозы в крови (гипергликемия) приводит к ее усиленному накоплению в тканях. Для влагалищной флоры избыток глюкозы так же вреден, как и недостаток. Изменяется кислотность среды, снижаются защитные свойства, уменьшается число лактобацилл. Их постепенно замещает условно-патогенная флора, в частности — кандиды.
Хроническая гипергликемия снижает местный иммунитет, ухудшает процессы восстановления слизистой оболочки. Во время беременности негативное влияние дополняется избытком прогестерона, кортикостероидов, эстрогена и недостатком инсулина.
Чтобы повысить эффективность лечения, нужно лишить грибок субстрата для размножения. Это можно сделать с помощью изменения типа питания. Диета при молочнице должна основываться на следующих правилах.
- Запрещенные продукты. Из рациона исключаются простые углеводы, сахаросодержащие продукты и сладости на основе фруктозы, а также алкоголь, цельное молоко. Запрещены продукты на основе дрожжей — пиво, квас, выпечка. В них содержится мальтоза, которая может использоваться грибами наравне с глюкозой. Кофеиносодержащие напитки резко повышают глюкозу крови, поэтому их тоже исключают. Это же относится к маринадам, красителям, копченостям, острым блюдам, раздражающим пищеварительный тракт.
- Основа рациона. Главными должны стать кисломолочные продукты. Они содержат ацидофильную флору, которая изменяет состояние биоценоза кишечника, влияет на иммунитет и способствует восстановлению микрофлоры влагалища. Также должно быть достаточное количество свежих овощей и фруктов, богатых клетчаткой.
- Антифунгальные продукты. Они способны повлиять на рост и размножение грибка. В первую очередь — свежий чеснок. Но с осторожностью его употребляют при наличии изжоги и гастрита, что не редкость во время беременности.
Продолжительность диеты — не менее трех месяцев без срывов и поблажек. Ее обязательно сочетают с антимикотическим лечением.
Перед тем как лечить молочницу во время беременности, необходимо пройти качественное обследование. Если причина кандидоза не Candida albicans, то это потребует корректировки схемы терапии в соответствии с чувствительностью микроорганизмов к антимикотическим препаратам.
Главная проблема для медиков – лечить молочницу в период беременности можно не всеми лекарствами, назначаемыми для терапии.
Основной принцип лечения микотической инфекции у «специфического» контингента – выбор медикамента, наиболее щадящего для здоровья матери и ребенка.
При необходимости системной помощи, если диагностирована тяжелая стадия, показано применение таблеток. Гинекологи преимущественно прописывают вагинальные таблетки Тержинан. В инструкции указано – их можно принимать при вынашивании плода, они не оказывают тератогенного влияния, хорошо переносятся будущими мамами. В основе Тержинана содержится активный компонент тернидазол, а также сульфат неомицина, нистатин и преднизолон.
Предлагаем ознакомиться: Таблетки от грибка ногтей на ногах тербинафин
Благодаря уникальному составу Тержинан оказывает сильное антимикотическое воздействие, способствует восстановлению поверхности слизистого покрова. Примечательно, что Тержинаном можно вылечить и гарднереллез, часто обостряющийся на фоне гормонального сбоя.
Пользоваться Тержинаном не сложно – одну таблетку препарата нужно смочить в воде и ввести во влагалище, затем рекомендовано полежать примерно 15 минут, пока таблетка растворится. Длительность приема Тержинана определит доктор, наблюдая за динамикой ситуации, но в среднем он составляет 10 дней.
Также иногда рекомендовано принимать следующие таблетки – Нистатин, Пимафуцин.
Медики при легком течении прописывают свечи Клотримазол 500 мг единоразово – в большинстве случаев медикамент в такой дозировке успешно справляется с целыми колониями альбиканс.
Эффективными являются Пимафуцин. Активное химическое соединение – натамицин. Пимафуцин обладает выраженным противогрибковым действием, препарат способен поражать клеточные стенки возбудителей, что приводит к их гибели. Примечательно, что до сегодняшнего времени альбиканс еще не выработали резистентность к Пимафуцину, и он является актуальным для помощи пациенткам, ожидающим пополнение в семье. Лечатся суппозиториями от 3 до 6 дней (по 1 на ночь).
Также специалисты рекомендуют Ливарол. Активное вещество препарата – кетоконазол. Ливарол активно изменяет липидную структуру клеточной мембраны альбиканс, после чего происходит гибель. Суппозитории применяют и при острой форме, и при рецидивирующей. Используют по одной штуке на ночь, ставить Ливарол рекомендовано от трех до пяти дней.
После того, как недуг удалось вылечить противогрибковыми медикаментами, рекомендуются для профилактики суппозитории Гексикон. Они не влияют на возбудителей дисбактериоза, но способны обеспечить чистоту слизистой оболочки гениталий на долгое время, вплоть до рождения крохи.
Мази и гели
Кремоподобные формы при кандидозе очень популярны – эти недорогие аналоги дают ничуть не меньший положительный эффект, а пользоваться ими намного удобнее.
Производители многих торговых марок выпускают лекарство не в одном виде, а в нескольких – в виде мази или геля. Перед приобретением прописанного медикамента, можно спросить в аптеке – есть ли он в кремообразном виде. Лекарство Мирамистин, например, выпускается в форме мази, и спрея – выбор остается за пациенткой.
В аптеке активно приобретают следующие названия – Пимафуцин, Далацин-крем, Полижинакс, Нео-Пенотран, Кетоконазол, Клотримазол, Нистатин и другие антимикотические суппозитории и мази.
Народные методы
Медицина трепетно относится к лечению женщин в положении, и для этого контингента подбираются самые полезные и эффективные народные средства.
Хороший способ избавиться от причины дисбиоза в любом периоде – тампоны с медом. Для приготовления необходимо приобрести настоящий свежий мед, не засахаренный. Из марли скручивается небольшой тампон, но можно воспользоваться и гигиеническими тампонами самого маленького размера. Тампон обмакивается в мед и вводится во влагалище в лежачем положении, но не глубоко.
Хорошие отзывы оставляют после применения гидрокарбоната натрия. Сода абсолютно не повредит плоду, поэтому она разрешена в качестве раствора для местной обработки гениталий. Приготовить содовый раствор просто – на литр теплой кипяченой воды необходимо добавить 20 г соды, а для смягчения жидкости можно растворить в воде еще и немного морской соли.
Молочница у беременных женщин фото
Слизистая влагалища приобретает ярко-красный цвет, появляется отечность. Молочница у беременных (фото 3) в более тяжелом случае может иметь микротрещины. Также стенки вагины иногда покрываются эрозированными участками. Такие эрозии можно наблюдать, когда имеется кандидоз во рту и иметь представление о состоянии тканей. Кандидоз промежности изобилует расчесами. Они могут быть вызваны трением белья и самостоятельным расчесыванием. Кожа гениталий гиперемирована, покрыта язвочками. На внутренней стороне половых губ наблюдается творожистый налет.
Молочница во время беременности легко определяется доктором при осмотре. Не смотря на это, диагностическое исследование проводится обязательно. Кандидоз кожи (фото внизу) у беременных открывает путь для иных инфекций. Однако заболевание не ограничивается только областью гениталий – проявления можно наблюдать и на груди.
Выделения при молочнице у беременных фото
Довольно часто женщин беспокоят выделения молочницы при беременности (см. фото 4). Такому заболеванию присущи творожистые следы белого цвета. Они часто могут быть обильными, сопровождаются обычно кисловатым запахом. Нередко выделения при молочнице у женщин меняют консистенцию и цвет. Изменение цвета выделений у беременных сигнализирует о присутствии другой инфекции.
Отсутствие своевременного лечения провоцирует увеличение обильности выделений. Молочница у беременных в запушенных стадиях может иметь кровянистые, зеленоватые и желтые выделения. Консистенция их становится гуще. В зависимости от этого, можно определить стадию заболевания.
Молочница на грудных железах
После родов женщин подстерегает еще одно заболевание – молочница грудных желез при грудном вскармливании (фото 5). Не каждый доктор, проводя первичный осмотр, поставит точный диагноз. Болезнь кандидоз на грудных железах не является распространенной. В связи с этим, любой тревожный симптом должен насторожить женщину и обязать ее обратиться к специалисту. Молочница грудных желез обычно проявляется сразу после родов, когда навыки кормления еще не сформированы.
Что можно и чего нельзя делать беременным при терапии кандидоза
Женщины, которые находятся в положении, во время проведении терапии кандидоза должны точно выполнять рекомендации и назначения гинекологов.
Им запрещается следующее:
- Самостоятельно проводить спринцевание, так как при сильном напоре жидкости может произойти повреждение пробки. Такие манипуляции должны проводиться в условиях амбулатории.
- Запрещено пациенткам принимать травяные отвары и настои, приготовленные из целебных растений, компоненты которых повышают иммунитет и оказывают желчегонное воздействие.
- Нельзя ограничиваться народными рецептами, так как с их помощью удастся устранить симптоматику, но проблема так и останется нерешенной.
Каждая женщина еще до момента зачатия должна начать проводить профилактику гинекологических патологий. Для этого следует соблюдать личную гигиену, пройти полное обследование и при выявлении любых видов грибков и инфекций провести медикаментозную терапию.
Начнем с того, что молочницу ни в коем случае нельзя считать венерическим заболеванием. Ее возбудителем являются грибы Кандида, которые присутствуют в микрофлоре каждого человека. До определенного времени они ведут себя тихо, не вызывая острых проявлений. Однако под влиянием некоторых факторов их количество может значительно увеличиваться, что и изменяет естественный характер выделений. Также проявляются сопутствующие клинические симптомы, свойственные грибковому поражению. Какие выделения при молочнице могут возникать? Поговорим об этом более обстоятельно.
Причины возникновения
Основной причиной возникновения молочницы во время беременности является естественное изменение гормонального фона, но грибковое заболевание может возникнуть и под воздействием других факторов:
- Несоблюдение санитарно-гигиенических норм; Контакт с носителем инфекции (во время полового акта женщина может заразиться грибковой инфекцией от мужчины); Недостаток витаминов в организме; Устойчивый стресс, депрессия; Прием антибиотиков и других препаратов, нарушающих микрофлору слизистых тканей организма; Переохлаждение; Заболевания желудочно-кишечного тракта; Ослабленный иммунитет после перенесения серьезных заболеваний; Сбой работы эндокринной системы; Тяжелые заболевания, такие, как ВИЧ, цирроз печени, хронический пиелонефрит, бронхит.
Профилактика
С целью профилактики медики проводят беседы с женщинами, особый упор делают на здоровье обоих половых партнеров. Дисбактериоз слизистой больше не проявится, если нормализовать питание, повысить иммунитет, принимать витамины.
Чтобы вылечилась молочница при беременности, лечение должно быть проведено полностью и до конца, без самостоятельной отмены медикаментов. Очень важно устранить все болезни на начальной стадии, чтобы не пришлось пользоваться антибиотиками – именно после них недуг обостряется как никогда.
Если воздействовать на влагалищный дисбактериоз правильно, он быстро проходит. Тем не менее, грибок кандида альбиканс продолжает жить в организме пациентки, а это грозит новым обострением. Самое главное в этом случае – тщательная профилактика грибковых поражений.
Невозможно дать сто процентной гарантии, что молочница не наступит, но выполнение несложных правил, поможет снизить риск заболевания.
- Планируйте зачатие после полного обследования обоих супругов.
- Сбалансируйте питание. Для поддержания иммунитета и нормализации желудочно-кишечного тракта, включите в рацион больше фруктов, овощей и зелени. Употребляйте в пищу продукты с содержанием клетчатки, а также каши. Ограничьте количество быстрых углеводов: сладостей, выпечки, напитков.
- Не следует носить нижнее белье с содержанием синтетики, а также пользоваться ежедневными прокладками.
- Избегайте стрессовых ситуаций и скандалов.
- Не посещайте людные места в период эпидемии.
- Выполняйте гигиенические процедуры не чаще 2-х раз в день.
- Не лежите в ванной. Во время беременности целесообразней принимать душ.
- Во время половой близости пользуйтесь презервативами.
Самой важной профилактикой, будет своевременное диагностирование и регулярное посещение женской консультации. Прием необходимых витаминов и прогулки на свежем воздухе помогут укрепить иммунитет. Прислушивайтесь к своему организму. Берегите себя и ребенка! И будьте здоровы!
Симптомы
Молочница у женщин выдает себя очевидными симптомами, такими, как отечность слизистых оболочек на половых органах и в ротовой полости (стоматит), сопровождающихся зудом и жжением. Через совсем короткий промежуток времени (1-2 дня), появляются характерные выделения белого, желтоватого или серых оттенков. Чтобы не запустить заболевание, обратите внимание на самые первые признаки молочницы:
- Дискомфорт в интимной зоне и ощущение сухости; Чувство жжения при мочеиспускании; Боль во время полового акта; Творожистые выделения с кислым запахом.
На фотографиях видно, как выглядят выделения при молочнице во время беременности. На третьем рисунке изображен характерный налет белого цвета на языке.
Опасные осложнения
Молочница опасна при беременности возможными осложнениями для ребенка и дополнительными изменениями со стороны иммунитета. Грибы могут присутствовать в разной форме — в виде отдельных клеток, нитевидных форм. В ответ вырабатываются В-лимфоциты, которые не могут продуцировать специфические иммуноглобулины. Поэтому происходит постепенная сенсибилизация — повышение чувствительности с развитием аллергической реакции.
Вынашивание беременности может осложниться следующими состояниями:
- прерывание беременности (в 1 триместре);
- внутриутробная инфекция;
- гипотрофия и низкий вес плода;
- фетоплацентарная недостаточность;
- преждевременные роды (на поздних сроках);
- раннее излитие околоплодных вод;
- осложнения в родах (кровотечения, травмы родовых путей);
- инфицирование ребенка во время родов.
У женщин, которым не проводилось лечение молочницы во время беременности, чаще развивается послеродовый эндометрит. У новорожденных, инфицированных матерью, может проявиться кандидоз полости рта. У девочек — вульвовагинит, а у мальчиков — баланопостит. Рост числа заболевших детей привел к тому, что по немецким стандартам терапии, все беременные с диагностированным кандидозом должны проходить курс противогрибкового лечения.
Чем опасна молочница
Кандидоз во время беременности опасен на любом сроке, поскольку может привести к развитию различных патологий плода, к преждевременным родам или выкидышу.
Опасность для ребенка
Даже если молочница не передалась ребенку от матери во время вынашивания, проходя через родовые пути при рождении, малыш рискует заразиться грибковой инфекцией. Грибок, вызывающий кандидоз, может спровоцировать у новорожденных достаточно серьезные поражения кожи, слизистых, легких и других внутренних органов. Ротовая полость воспаляется полностью, что вызывает сложности с кормлением.
Опасность для матери
По утверждениям многих специалистов, молочница у женщин может стать причиной эрозии шейки матки. В результате влагалище теряет эластичность, и во время родов образуются внутренние и внешние разрывы.
При наличии кандидоза послеродовые швы заживают долго, и часто с осложнениями.
Если игнорировать проблему продолжительное время после рождения ребенка, это может привести к нарушению репродуктивной функции организма и создать проблему с последующей беременностью.
Лечение от молочницы должно быть своевременным и правильным, с учетом состояния здоровья пациентки и срока беременности. Поскольку прием таблеток оказывает нежелательное влияние и на другие органы, не нуждающиеся в лечении, в основном применяются препараты местного действия.
Такой метод лечения считается наиболее щадящим, так как активные компоненты препаратов не проникают в кровь, а сами лекарства имеют минимальное количество побочных эффектов и не влияют на развитие плода. Предлагаем вам ознакомиться с перечнем и инструкциями по применению к наиболее безопасным и недорогим средствам от молочницы.
Рекомендации
Если во 2 триместре беременности своевременно принять меры против молочницы, то шансы на выздоровления очень велики. В запущенных случаях справиться с причиной и последствиями инфекционного заболевания не так и просто. Не стоит тянуть с визитом к врачу, который назначит комплексное и безопасное для ребенка лечение.
Молочница при беременности 2 триместр для лечения, которой необходима лекарственная терапия, требует принятия мер, направленных на устранение не только симптоматики заболевания, но и причин, провоцирующих его развитие. Не стоит полагаться на собственные знания или народные средства. Только качественная медикаментозная терапия поможет исключить вероятность развития осложнений как для матери, так и для ребенка.

Мази (крема)
Ломексин
Крем вагинальный с противогрибковым эффектом.
Состав: Фентиконазола нитрат (активное вещество), вода, глицерил моностеарат, динатрия эдетат, эфир жирных кислот и макрогола, ланолин гидрогенизированный, масло миндаля, пропиленгликоль, цетиловый спирт.
Показания к применению: Вульвовагинальный кандидоз, вагинальный трихомониаз.
Способ применения: Крем (5 г) с помощью дозатора вводят глубоко во влагалище 1 раз в сутки перед сном, или при необходимости 2 раза в сутки (утром и вечером). При беременности введение препарата должно осуществляться только гинекологом. Средний курс лечения – 3-6 дней.
Противопоказания: Первый триместр беременности, индивидуальная непереносимость составляющих препарата.
Гинофорт
Противогрибковый крем для местного применения.
Состав: Бутоконазола нитрат (активное вещество), вспомогательные ингредиенты.
Показания к применению: Воспалительные заболевания слизистой оболочки влагалища грибковой этиологии. В период беременности Гинофорт может быть назначен только по решению врача, который тщательно взвесит возможную пользу и потенциальные риски.
Способ применения: Крем вводят глубоко во влагалище используя специальную насадку-аппликатор. Точную дозировку назначает врач. Обычно рекомендуют введение 1 аппликатора (5 г крема) однократно. В период беременности следует соблюдать особую осторожность при введении крема во влагалище, так как неправильное обращение с аппликатором может стать причиной травмы.
Противопоказания: Индивидуальная непереносимость составляющих препарата, возраст до 18 лет.
Нистатин
Противогрибковый крем для местного применения.
Состав: Нистатин (активное вещество), ланолин, вазелин белый.
Показания к применению: Воспалительные заболевания слизистой оболочки влагалища грибковой этиологии. Назначение крема Нистатина при беременности возможно в случае, если предполагаемая польза для матери превышает потенциальный риск для плода.
Способ применения: Наружно, мазь наносят на пораженную поверхность 1-2 раза в сутки. Курс лечения – 10-14 дней.
Противопоказания: Индивидуальная непереносимость составляющих препарата.
Кандид
Крем вагинальный для наружного применения.
Состав: Клотримазол (активное вещество), пропиленгликоль, вазелин белый, парафин жидкий, воск эмульсионный цетомакрогольный, бензиловый спирт, метилпарагидроксибензоат, пропилпарагидроксибензоат, бутилгидрокситолуол, натрия дигидрофосфата дигидрат, натрия гидрофосфат, вода очищенная.
Показания к применению: Грибковые поражения кожи и слизистых оболочек влагалища.
Способ применения: Крем вводят по 5 г глубоко во влагалище при помощи врача 1 раз в сутки в течение 3 дней.
Противопоказания: Гиперчувствительность к составу препарата, первый триместр беременности.
Методы лечения
Если у пациентки, которая находится в положении, появилась молочница на ранних сроках, то ее лечить можно различными медикаментозными препаратами. В том случае, когда недуг проявился у будущей мамочки на позднем сроке, то для нее гинеколог должен индивидуально подобрать лекарственное средство. Самостоятельно категорически запрещено проводить терапию, так как неправильно выбранные и дозированные препараты могут причинить большой вред, как будущей мамочке, так и ее еще не рожденному малышу.
Разрешенные таблетки от молочницы
Такой категории больных можно принимать при кандидозе следующие медикаменты:
Суппозитории «Пимафуцина»
Вагинальные свечи содержат в своем составе активное вещество под названием «Натамицин». Их можно применять, начиная с первых месяцев беременности. Продолжительность терапии не должна превышать 7-ми суток. Пациентка должна вводить ежедневно по одной суппозитории во влагалище. Специалисты рекомендуют проводить лечебные манипуляции перед сном, так как если поставить свечку в дневное время суток, она растает и вытечет. В результате не будет оказано должного терапевтического эффекта.
Таблетки «Пимафуцина»
Назначаются пациенткам при тяжелом течении молочницы. Курс терапии разрабатывается гинекологом для каждой больной индивидуально
Суппозитории «Залаина»
Это медикаментозное средство нового поколения. Его прописывают больным в том случае, когда ранее назначенные лекарственные средства не оказали должного воздействия. В том случае, когда у пациентки наблюдается рецидивирующее течение молочницы, ей следует однократно ввести суппозиторию. При остром течении кандидоза одна суппозитория вводится во влагалище раз в неделю. Специалисты, которые назначают это медикаментозное средство, должны оценивать возможные риски для плода
Таблетки «Тержинана»
Этот медикамент, предварительно смоченный в воде, больные должны вводить во влагалище. Показан к применению при кандидозе, во время течения которого происходит раздражение влагалища и слизистой вульвы. Препарат назначается только со второго триместра
Суппозитории «Эконазола»
Несмотря на то, что в аптечных сетях под этим названием продаются еще и таблетки, такой категории больных гинекологи прописывают свечи. Медикамент можно применять со второго триместра. Пациентки должны на протяжении двух недель вводить во влагалище по одной суппозитории в день. Из-за большого количества противопоказаний и побочных эффектов препарат прописывается только по жизненноважным показаниям
Капсулы «Полижинакса»
Пациенткам, которые находятся в положении, можно применять медикамент только со второго триместра. Курс терапии кандидоза, как правило, составляет 6-12 суток. В единичных случаях наблюдаются побочные эффекты. При назначении препарата специалисты всегда должны сопоставлять риски для плода и пользу для матери
Суппозитории «Бетадина»
Это медикаментозное средство гинекологи назначают беременным пациенткам только в первом триместре. Продолжительность терапии определяется индивидуально, так как учитывается тяжесть течения патологии. Как правило, продолжительность лечения этим препаратом не превышает 14-ти суток
Таблетки, крем либо суппозитории «Клотримазола»
Такой категории больных следует применять медикамент один раз в сутки на протяжении недели. Гинекологи прописывают лекарственное средство со второго триместра
«Бура»
Женщина, которая находится в положении, для терапии кандидоза должна в течение 5-ти дней проводить санацию половых путей. Ей следует взять ватный тампон, смочить его в лекарственном средстве и ввести во влагалище на 15-ть минут. Специалисты рекомендуют проводить манипуляции перед сном
Народные рецепты
При проведении терапии кандидоза беременные пациентки могут задействовать безопасные «дедовские» методы. Предварительно им следует проконсультироваться с гинекологами относительно целесообразности применения того либо иного рецепта.
Такой категории больных можно задействовать следующие народные методики лечения молочницы:
- Можно делать сидячие ванночки либо подмываться содовым раствором. Его нужно готовить следующим образом: в глубокую посуду наливается вода (1 л) и добавляется сода пищевая (1 ст.л.). Можно добавлять несколько капель йода.
- Можно проводить гигиенические процедуры посредством настоя, приготовленного из дубовых корок. В глубокую посуду насыпается сырье (1 ст.л.) и заливается кипятком (1 ст). Готовый настой нужно разбавить водой (1:1).
- Можно подмываться сывороткой, приготовленной из молока. Ее следует приобрести в магазине. Перед проведением манипуляции жидкость нужно подогреть. После этого теплой сывороткой необходимо обмыть половые органы.
- Можно делать ванночки с отваром, приготовленным из чеснока. В глубокой посуде нужно заварить кипятком (1 ст) соцветия ромашки (1 ст.л.). В готовый настой следует добавить 4-ре чесночных зубочка и прокипятить жидкость в течение 5-ти минут. Готовый раствор нужно разбавить водой 1:1.
Лечение народными средствами
На ранних стадиях заболевания избавиться от молочницы можно и в домашних условиях при помощи народных рецептов.
Способ применения: На несколько минут садитесь в таз два раза в день. После исчезновения симптомов заболевания продолжайте процедуры минимально еще три дня.
Вагинальные спринцевания при беременности запрещены из-за угрозы выкидыша.