Как предупредить краснуху перед беременностью?
Своевременная вакцинация — надежный способ защититься от краснухи. Однократная прививка обеспечивает стойкий иммунитет на всю жизнь.
Вакцинация против краснухи включена в Национальный календарь профилактических прививок и проводится в рамках комплексной вакцинации от кори, краснухи и паротита. Прививки делают детям на втором году жизни. Вакцинация особенно важна для девочек, которые станут матерями.
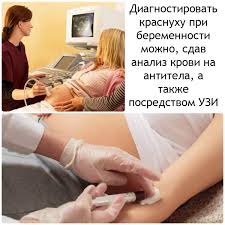
Анализ на краснуху входит в обследование на TORCH-инфекции, где R обозначает краснуху (Rubella). Направление на анализ выдается беременной женщине при регистрации в женской консультации. Вирус выявляется методом ИФА (иммуноферментного анализа), который определяет антитела к возбудителю. Забор крови осуществляется из вены натощак.
Врачи предупреждают о серьезных рисках, связанных с краснухой во время беременности. Инфекция, вызванная вирусом краснухи, может привести к тяжелым последствиям для плода, включая пороки развития, такие как сердечно-сосудистые аномалии, глухота и нарушения зрения. Наиболее опасным периодом считается первый триместр, когда вероятность передачи вируса и возникновения аномалий значительно возрастает. Врачи настоятельно рекомендуют женщинам, планирующим беременность, пройти вакцинацию против краснухи, чтобы минимизировать риски. Если женщина заболевает во время беременности, необходимо немедленно обратиться к специалисту для оценки состояния и возможного лечения. Профилактика остается ключевым аспектом в защите здоровья как матери, так и ребенка.

Как и почему происходит заражение?
Вирус адаптируется ко всем биологическим жидкостям. Основной способ его распространения — воздушно-капельный. При кашле, чихании или разговоре заражённый человек выбрасывает множество мелких капель.
Краснуха не является высокозаразной инфекцией. Для заражения требуется длительное взаимодействие с больным или продолжительное пребывание в одном помещении.
Скрытая опасность краснухи заключается в том, что она часто начинается и протекает без явных симптомов. Клинические проявления могут напоминать ОРЗ или ОРВИ, что затрудняет определение времени контакта. Непривитая беременная женщина может заразиться от старшего ребёнка, который принёс инфекцию из детского сада. Особенно уязвимы женщины, работающие в условиях постоянного общения.
Во время беременности вирус может передаваться от матери к плоду через плаценту.
| Триместр беременности | Возможные последствия для плода при заражении краснухой матери | Риск развития осложнений |
|---|---|---|
| Первый триместр (0-12 недель) | Серьезные пороки развития: врожденная краснуха (поражение сердца, глаз, слуха, мозга), задержка роста плода, преждевременные роды, мертворождение | Очень высокий |
| Второй триместр (13-28 недель) | Поражение сердца, глаз, слуха, печени, селезенки, легких; задержка роста плода; тромбоцитопения; гепатит; энцефалит; | Высокий |
| Третий триместр (29-40 недель) | Менее серьезные последствия, чем в первом и втором триместрах; возможно поражение печени, селезенки, легких; тромбоцитопения; преждевременные роды; низкая масса тела при рождении | Средний |
Проявления заболевания
Инкубационный период краснухи составляет 2-3 недели. Проявления инфекции различаются у детей и взрослых. У детей заболевание начинается остро, протекает быстрее и имеет более благоприятный прогноз.
Краснуха проявляется розовой сыпью, которая сначала появляется на лице, а затем быстро распространяется по телу в течение суток. Этапность высыпаний отсутствует. Наиболее выражена сыпь на:
- Спине;
- Ягодицах;
- Коленях и локтях.
Ладони и внутренние поверхности коленных и локтевых сгибов остаются чистыми. На лице затрагивается носогубный треугольник. Сыпь мелкая, не выступает над кожей и не сливается в крупные участки.
У взрослых, включая беременных, перед появлением высыпаний могут наблюдаться:
- Общая слабость, недомогание;
- Головные и суставные боли;
- Повышение температуры до субфебрильных и фебрильных значений;
- Першение в горле и боль при глотании;
- Заложенность носа;
- Конъюнктивит, слезотечение, светобоязнь.
Лимфаденопатия — увеличение лимфатических узлов — является характерным признаком краснухи. Чаще всего увеличиваются затылочные и заднешейные лимфоузлы, достигающие размера средней сливы, плотные и болезненные при пальпации.
Краснуха — это вирусное заболевание, которое может представлять серьезную угрозу для беременных женщин и их будущих детей. Многие люди осведомлены о том, что инфекция в первом триместре беременности может привести к тяжелым последствиям, таким как пороки развития сердца, катаракта и глухота у новорожденного. Особенно опасно, если женщина не была вакцинирована или не перенесла краснуху в детстве. Важно отметить, что даже легкое течение болезни у матери может вызвать серьезные осложнения у плода. Поэтому врачи настоятельно рекомендуют женщинам планировать беременность и проходить вакцинацию заранее. Обсуждая эту тему, многие подчеркивают важность информированности и профилактики, чтобы избежать потенциальных рисков для здоровья как матери, так и ребенка.

Как правильно поставить диагноз?
Определение времени контакта с инфицированным и наличие клинических признаков делают диагностику краснухи достаточно простой. Однако симптоматика не всегда достаточна для окончательного диагноза.
Инфекция может протекать скрыто или проявляться как простуда или грипп. Легкая форма болезни также опасна для плода, как и острая. В таких случаях применяются лабораторные методы диагностики, среди которых наиболее распространены:
- Серологический метод;
- Вирусологический метод.
При серологическом анализе в сыворотке крови выявляются специфические антитела, делящиеся на два типа:
- IgM;
- IgG.
Уровень антител IgM достигает пика через 2-3 недели после заражения и исчезает в течение нескольких месяцев. Антитела IgG появляются примерно через 7 дней после начала заболевания, достигая максимальной концентрации на 21-й день, после чего уровень снижается, что указывает на формирование устойчивого иммунитета.
Расшифровка анализов:
- +IgM, -IgG или оба титра «+» указывают на первичное заражение и высокую вероятность внутриутробного инфицирования.
- -IgM, -IgG свидетельствует об отсутствии острого заболевания и иммунитета. Заражение возможно в любой момент. Беременные с отрицательным титром IgG находятся в группе риска и могут быть направлены на повторные тесты.
- -IgM, +IgG — благоприятный результат, указывающий на наличие иммунитета к краснухе, возникшего после болезни или вакцинации.
При спорных результатах рекомендуется повторный анализ через 7-14 дней. Диагноз устанавливается при положительной динамике (до 4 раз) уровня антител в сыворотке крови.
Вирусологическое исследование включает забор мазка из носоглотки и его посев на питательную среду, проводимое до появления первых высыпаний.
Для краснухи характерны следующие изменения в общем анализе крови:
- Инкубационный период: увеличение нейтрофилов (нейтрофильный лейкоцитоз).
- Период высыпаний: рост лимфоцитов (лимфоцитоз) при снижении нейтрофилов и общего числа лейкоцитов (лейко- и нейтропения).
- В обоих случаях наблюдается увеличение плазматических клеток.

Чем грозит краснуха при беременности?
Вирус краснухи имеет выраженный тератогенный эффект, особенно опасен при заражении в первом триместре, когда формируются органы эмбриона. Вирус, находясь внутри клеток, недоступен для антител матери. Влияние на эмбрион и риск серьезных патологий зависят от срока беременности:
- 1 неделя: риск врожденных аномалий до 80%;
- 2-4 недели: до 60%;
- 5-8 недель: до 30%;
- 9-12 недели: 8%.
Во втором триместре вероятность внутриутробного заражения снижается до менее 5%, в третьем — до 1,5%.
Врождённая краснуха может вызвать следующие аномалии:
- Катаракта, глаукома;
- Пороки сердца;
- Глухота;
- Микроцефалия, гидроцефалия;
- Нарушения формирования скелета;
- Патологии мочеполовой системы;
- Увеличение родничка.
Симптомы могут проявиться позже, включая поражения нервной системы, от эпизодических судорог до умственного недоразвития.
Лечение
Краснуха обычно не требует специального лечения и может быть вылечена дома. Госпитализация нужна только при тяжелом течении, выраженной интоксикации или осложнениях. В таких случаях назначается симптоматическая терапия:
- Жаропонижающие средства при высокой температуре;
- Антигистаминные препараты при сильных высыпаниях;
- Обильное питье;
- Местные средства для обработки слизистых;
- Постельный режим;
- Карантинные меры.
При тяжелом течении или бактериальной инфекции необходима госпитализация и антибиотики. Если возникают осложнения, затрагивающие нервную систему, могут быть рекомендованы стероиды и инфузионная терапия.
Врожденная краснуха не поддается специфическому лечению, требуется только наблюдение у специалиста. Ребёнок остается заразным до полутора лет.
Осложнения
Обычная форма краснухи проходит без осложнений и не считается серьезной инфекцией. Однако в редких случаях возможны осложнения:
- Ангина, тонзиллит, фарингит;
- Бронхит, пневмония;
- Отит;
- Гломерулонефрит (поражение почек);
- Менингит (воспаление оболочек мозга);
- Полиневрит;
- Артрит (воспаление суставов);
- Энцефалит.
Причины неврологических расстройств, связанных с краснухой, остаются предметом споров среди специалистов.
Профилактика краснухи перед беременностью / во время
Перенесённая краснуха формирует стойкий иммунитет на всю жизнь. Беременным женщинам, не имевшим этой инфекции, рекомендуется соблюдать профилактические меры:
- Избегать контактов с потенциально больными;
- Соблюдать карантин при уходе за заболевшим ребёнком;
- Ограничить посещение многолюдных мест, особенно во время вспышек.
Если у вас нет документа о вакцинации против краснухи, не стоит спрашивать родителей о болезни в детстве, так как краснуха может протекать бессимптомно.
Рекомендуется делать прививку против краснухи как минимум за 3 месяца до планируемой беременности. Современные вакцины эффективны и обеспечивают защиту до 10 лет. Вакцинация может проводиться с использованием моновакцины или живой комбинированной вакцины.
Защита после вакцинации ниже, чем после перенесённой болезни. Уровень антител со временем снижается, что требует ревакцинации. Почти 50% людей могут повторно заразиться после иммунизации. Реинфекция обычно проходит без выраженных симптомов и осложнений, вирус в крови обнаруживается редко и не представляет опасности.
Применение специфического иммуноглобулина малорезультативно для предотвращения инфицирования плода при вирусемии.
Противопоказания к вакцинации
Вакцинация против краснухи запрещена во время беременности и грудного вскармливания. При планировании беременности рекомендуется использовать надежные методы контрацепции в течение трех месяцев после вакцинации, а лучше — полгода.
Существуют общие противопоказания для всех вакцин:
- Иммунодефицит;
- Онкологические заболевания;
- Аллергия на компоненты вакцины.
Возможные осложнения и реакции на прививку
Вакцинация от краснухи — простая процедура с минимальными побочными эффектами. Однако с 5-го по 12-й день после прививки могут возникнуть редкие реакции:
- Увеличение и болезненность лимфоузлов в области шеи, за ушами и затылка;
- Небольшие высыпания на коже;
- Легкое повышение температуры;
- Неприятные ощущения в суставах.
Заключение
Вакцинация против краснухи имеет критическое значение. При иммунизации детей в возрасте двух лет важно учитывать возможное ослабление иммунной защиты к репродуктивному возрасту. Поэтому необходима своевременная ревакцинация, особенно перед беременностью.
Вопрос-ответ
Можно ли родить здорового ребенка при краснухе?
Частота поражений плода зависит от сроков беременности. Заболевание краснухой на 3-4 неделе беременности обусловливает врождённые уродства в 60 % случаев, на 9-12 неделе – в 15 % и на 13-16 неделе – в 7%.
На каком сроке краснуха не опасна?
Заражение в первом триместре, особенно в первые недели, в 80% случаев заканчивается пороками развития. Во втором триместре риск неблагоприятного исхода наблюдается у 75% малышей. После 28 недель показатель снижается до 50%.
Что будет, если беременная женщина заболеет краснухой?
Если будущая мама заболеет краснухой, риск выкидыша составляет 40%. Вероятность замирания беременности и мертворождения достигает 20%, а врожденные пороки разной степени тяжести диагностируются у 60% младенцев.
Почему при краснухе надо делать аборт?
Так, во всем мире принято прерывать беременность, если женщина заболела краснухой в первые месяцы. При заражении женщины на более позднем сроке вирус может сказаться на малыше при рождении в виде малокровия, поражения внутренних органов.
Советы
СОВЕТ №1
Перед планированием беременности обязательно пройдите тест на антитела к вирусу краснухи. Это поможет определить, есть ли у вас иммунитет к этому заболеванию, и при необходимости сделать прививку до зачатия.
СОВЕТ №2
Если вы не уверены в своем иммунитете к краснухе, избегайте контактов с людьми, которые могут быть заражены, особенно в общественных местах, где риск инфекции выше, например, в школах и медицинских учреждениях.
СОВЕТ №3
Если вы беременны и у вас появились симптомы, такие как сыпь, лихорадка или увеличение лимфатических узлов, немедленно обратитесь к врачу для диагностики и получения рекомендаций по дальнейшим действиям.
СОВЕТ №4
Обсудите с вашим врачом возможные риски и последствия краснухи для плода, чтобы быть готовыми к любым ситуациям и знать, какие меры предосторожности следует соблюдать во время беременности.