Общая характеристика эндоцервицита
Эндоцервицит – заболевание, поражающее цервикальный канал шейки матки, проявляющееся воспалением из-за проникновения патогенных микроорганизмов на слизистую оболочку. Наиболее распространённые возбудители:
- грибы семейства Candida;
- вирус папилломы человека;
- трихомонады;
- хламидии;
- кишечная палочка.
В группу риска входят женщины репродуктивного возраста. Эндоцервицит часто возникает во время беременности, когда иммунная система ослаблена. Важно незамедлительно начать лечение, чтобы избежать негативного воздействия на развивающийся плод.
Врачи отмечают, что эндоцервицит, воспаление слизистой оболочки шейки матки, может оказывать влияние на течение беременности. В большинстве случаев заболевание не является прямым противопоказанием для зачатия и вынашивания плода, однако требует внимательного наблюдения. Важно, чтобы пациентки проходили регулярные обследования и получали соответствующее лечение, так как инфекционные процессы могут привести к осложнениям, таким как преждевременные роды или инфекции у новорожденного. Специалисты подчеркивают, что ранняя диагностика и адекватная терапия эндоцервицита могут значительно снизить риски и обеспечить благоприятный исход беременности. Поэтому женщинам с данным диагнозом рекомендуется находиться под контролем гинеколога на протяжении всего периода вынашивания.

Опасность эндоцервицита у беременных
При отсутствии лечения заболеваний возможны осложнения во время беременности. Их серьезность зависит от срока гестации и особенностей болезни. Например, на ранних этапах беременности эндоцервицит может привести к:
- общему заражению плода;
- спонтанному аборту;
- врожденным аномалиям развития плода;
- повышенному тонусу матки.
Кроме того, на фоне этого заболевания высок риск таких осложнений, как:
- гипоксия плода;
- преждевременное излитие околоплодных вод;
- роды до срока;
- замершая беременность;
- ослабление плацентарных оболочек;
- внутриутробное или интранатальное заражение плода.
Опасность для успешного вынашивания также заключается в том, что патология часто протекает бессимптомно, вплоть до острого течения.
| Симптом/Фактор | Влияние на беременность при эндоцервиците | Рекомендации |
|---|---|---|
| Вагинальные выделения (увеличение количества, изменение цвета, запаха) | Могут указывать на инфекцию, потенциально влияющую на беременность (например, преждевременные роды, преждевременный разрыв плодных оболочек, инфекции плода). | Немедленное обращение к врачу для диагностики и лечения. |
| Боль внизу живота | Может быть признаком воспаления, потенциально угрожающим беременности. | Обращение к врачу для оценки состояния. |
| Кровотечение | Может быть признаком осложнений беременности или обострения эндоцервицита. | Немедленное обращение к врачу. |
| Инфекция, вызывающая эндоцервицит (например, хламидиоз, гонорея) | Повышает риск осложнений беременности, включая преждевременные роды и инфекции плода. | Лечение инфекции под наблюдением врача. |
| Лечение эндоцервицита | Большинство антибиотиков, используемых для лечения эндоцервицита, безопасны во время беременности (под наблюдением врача). | Следование рекомендациям врача по лечению. |
| Отсутствие лечения | Может привести к серьезным осложнениям беременности. | Немедленное обращение к врачу для диагностики и лечения. |
Классификация болезни – острый эндоцервицит
В акушерско-гинекологической практике различают два типа эндоцервицита:
- острый;
- хронический.
Острый эндоцервицит характеризуется быстрым развитием и недавним началом. Обычно он возникает из-за послеродовых инфекций или заражения гонококками. Симптомы острого эндоцервицита включают:
- обильные слизистые выделения из влагалища, иногда с гноем и неприятным запахом;
- тянущие или тупые боли в нижней части живота, крестце и пояснице;
- повышение температуры до 37-37,5 градусов;
- зуд или жжение в области наружных половых органов;
- дискомфорт при мочеиспускании;
- кровянистые выделения и болезненные ощущения во время полового акта;
- мажущие коричневые выделения в середине менструального цикла.
Эндоцервицит — это воспаление слизистой оболочки шейки матки, которое может вызывать беспокойство у женщин, планирующих беременность. Многие специалисты утверждают, что при правильном лечении и контроле состояния эндоцервицит не является абсолютным противопоказанием для зачатия. Однако важно учитывать, что воспалительный процесс может повлиять на фертильность и общее состояние репродуктивной системы.
Женщины, столкнувшиеся с этой проблемой, часто делятся опытом, что после адекватной терапии и соблюдения рекомендаций врача они смогли успешно забеременеть. Тем не менее, важно пройти полное обследование и получить консультацию гинеколога, чтобы исключить возможные осложнения. В целом, при должном внимании к своему здоровью, шансы на успешную беременность остаются высокими.

Хронический эндоцервицит
Во время беременности хронический эндоцервицит представляет серьезную угрозу, часто возникая на фоне вагинита и заболеваний мочеполовой системы. При бессимптомном течении это заболевание может привести к опасным патологиям, таким как:
- эндометрит;
- цервикальная дисплазия;
- рак шейки матки.
Эти заболевания рискуют нормальному течению беременности и могут вызвать вторичное бесплодие.
При осмотре на гинекологическом кресле врач может заподозрить хронический эндоцервицит, заметив покраснение, отек слизистой оболочки и другие отклонения.
Факторы риска эндоцервицита
Ранее мы установили, что основной причиной эндоцервицита является патогенная микрофлора на слизистой шейки матки. Однако существуют факторы, способствующие воспалению:
- механические травмы органов малого таза и шейки матки;
- выскабливание матки для диагностики;
- использование недостаточно обработанных антисептиками медицинских инструментов;
- применение низкокачественных внутриматочных спиралей без должного контроля врача;
- аборты в анамнезе;
- повышенная чувствительность шейки матки к компонентам контрацептивов;
- сложные роды с серьезными разрывами;
- наличие опухолей матки, как злокачественных, так и доброкачественных;
- рубцы на шейке матки.
Методы диагностики заболевания
Для выбора эффективного и безопасного лечения эндоцервицита при беременности необходимо провести диагностику заболевания.
Помимо гинекологического осмотра, женщине нужно сдать мазки из влагалища на микрофлору, а также провести посев и мазок из цервикального канала. Это позволяет определить:
- тип возбудителя;
- его чувствительность к антибиотикам;
- степень поражения микрофлоры.
В исследование также входят:
- клинический анализ крови;
- анализ мочи.
Основы терапии эндоцервицита в период гестации
После диагностики и осмотра принимается решение о методах лечения, учитывая индивидуальные особенности беременности и срок гестации.
Лечение во время беременности возможно только после 12 недель, то есть во втором триместре. Раннее вмешательство может негативно повлиять на развитие эмбриона.
Схема лечения может включать:
- устранение возбудителей заболевания с помощью антибактериальных, противогрибковых и антибиотических средств;
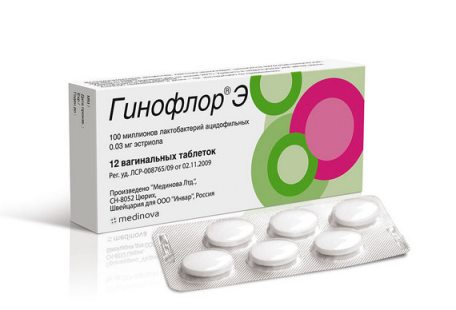
- восстановление нормальной кислотности микрофлоры влагалища, например, с использованием вагинальных таблеток Гинофлор;
- нейтрализацию факторов, способствующих воспалению – гормональных, иммунных и метаболических;
- укрепление иммунной системы – прием витаминов и биологически активных добавок;
- при необходимости, применение хирургических методов – криотерапия, прижигание, если выявлены сопутствующие заболевания;
- санацию влагалища антисептиками при позднем эндоцервиците, чтобы предотвратить интранатальное заражение ребенка.
Эта схема лечения не является обязательной. Терапия эндоцервицита подбирается индивидуально, особенно на ранних сроках беременности, чтобы не навредить эмбриону.
Планирование беременности и эндоцервицит
Если у вас в анамнезе эндоцервицит, планирование беременности становится обязательным. Обратитесь к опытному гинекологу и пройдите необходимые обследования.
Рекомендуется, чтобы оба партнера прошли обследование, чтобы избежать риска повторного заражения. При обнаружении отклонений назначается лечение.
Каждой женщине следует соблюдать рекомендации для снижения вероятности эндоцервицита:
- избегайте случайных половых связей;
- используйте средства индивидуальной контрацепции;
- следите за личной интимной гигиеной;
- регулярно посещайте гинеколога;
- сдавайте анализы на патогенные микроорганизмы не реже двух раз в год;
- поддерживайте иммунитет с помощью сбалансированного питания, поливитаминов, прогулок на свежем воздухе и закаливания.
Узнайте, как лечится флюс у беременных женщин.
Рекомендуем узнать, почему беременным не следует есть чипсы.
Читайте: какую роль играет эстрадиол при беременности.
Эти простые рекомендации знакомы многим, но важно напомнить о них для снижения риска эндоцервицита, особенно во время беременности.
Заболевания мочеполовой системы, включая эндоцервицит, распространены в акушерско-гинекологической практике. Опасность заключается в «размытых» симптомах, а в случае обострения это угрожает репродуктивной системе женщины. Чтобы защитить будущего малыша от воздействия медикаментов, планируйте беременность и начинайте зачатие только после исключения эндоцервицита. Медикаментозное лечение обычно эффективно.
Вопрос-ответ
Как цервицит влияет на беременность?
Цервицит может стать причиной истмико-цервикальной недостаточности (ИЦН), что грозит прерыванием беременности во 2 и 3 триместре. Также при цервиците повышен риск преждевременных родов, рождения ребенка с пониженной массой тела. У женщин с диагнозом «цервицит» чаще развиваются осложнения в послеродовом периоде.
Чем опасен эндоцервицит?
Чем опасен эндоцервицит? Эндоцервицит может долгое время протекать бессимптомно, приводя к необратимому поражению слизистой оболочки цервикального канала шейки матки, вызывая эрозии. Они потенциально могут служить фактором развития онкологических заболеваний.
Можно ли забеременеть, если воспаление шейки матки?
Воспалительные процессы могут повлиять на качество шейки матки и, как следствие, на движение сперматозоидов, снижая шансы на успешное оплодотворение.
Каковы причины возникновения эндоцервицита?
Развитию эндоцервицита способствуют стрессы, переохлаждения, общее снижение иммунитета и аллергические реакции на цервикальные колпачки, диафрагмы, спермициды.
Советы
СОВЕТ №1
Перед планированием беременности обязательно проконсультируйтесь с врачом. Эндоцервицит может требовать лечения, и важно убедиться, что ваше здоровье в порядке перед зачатиями.
СОВЕТ №2
Следите за своим состоянием и обращайте внимание на любые симптомы, такие как боли или необычные выделения. Раннее выявление проблем поможет избежать осложнений во время беременности.
СОВЕТ №3
Обсудите с врачом возможные риски и методы лечения эндоцервицита, которые могут быть безопасны во время беременности. Это поможет вам принять обоснованное решение о вашем здоровье.
СОВЕТ №4
Поддерживайте здоровый образ жизни: правильное питание, регулярные физические нагрузки и отказ от вредных привычек помогут укрепить иммунитет и подготовить организм к беременности.